Todo sobre el pie diabético
El pie diabético es una de las complicaciones mas devastadoras de la diabetes. Tiene una incidencia del 2% y aumenta hasta 7.5% cuando ya existe evidencia de neuropatía.
El pie diabético se debe a tres factores fundamentales: la neuropatía, la angiopatía y alteraciones inmunológicas que facilitan la infección. La neuropatía es responsable de la pérdida de la sensibilidad protectora y de las deformidades del pie que alteran la biomecánica, generando la formación de tilomas (callos) en zonas de fricción o presión, estos son los causantes de las heridas en el 85% al 90% de los casos.
La angiopatía es el resultado de procesos fisiopatológicos que contribuyen a la estenosis o a la oclusión de las arterias, ocasionando zonas de isquemia que ante una lesión, la cicatrización alterada y la hipoxia generan un sitio de entrada a los microorganismos patógenos, que a su vez, aumentan la demanda tisular de oxígeno y provocan un círculo vicioso que agrava progresivamente la isquemia.
La herida en un paciente diabético inicia de diferentes maneras, por ejemplo, secundaria a fricción o presión, por un objeto no sentido en el zapato o por una punción profunda.
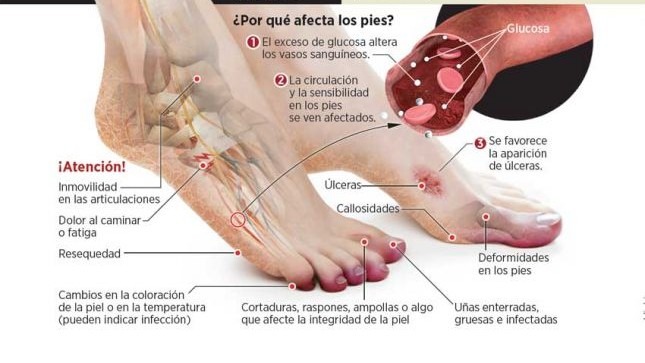
A la exploración física el pie diabético presenta callos, piel seca y agrietada. Puede presentar ausencia de sensibilidad y/o dolor ante estímulos no dolorosos, sentir hormigueo o quemazón. Si tiene daño vascular el lecho de la herida estará cubierto por una costra y la piel que rodea la úlcera se encontrara pálida, con ausencia de vello, sin pulsos palpables con llenado capilar lento. Así mismo el paciente referirá dolor que aumenta por las noches y disminuye al ponerse de pie.
Si la herida se encuentra infectada, se observaran datos como lecho friable, sangrante, aumento del exudado purulento así como de las zonas de necrosis y aumento local de la temperatura. Son datos de alarma la necrosis extensa (tejido muerto), la presencia de gas, la salida franca de pus, la formación de ampollas vesículas o necrosis sobre zonas de celulitis (infección de la piel) y la presencia de respuesta sistémica o sepsis así como la sensación de crepitación gaseosa al momento del examen sondeo al hueso.